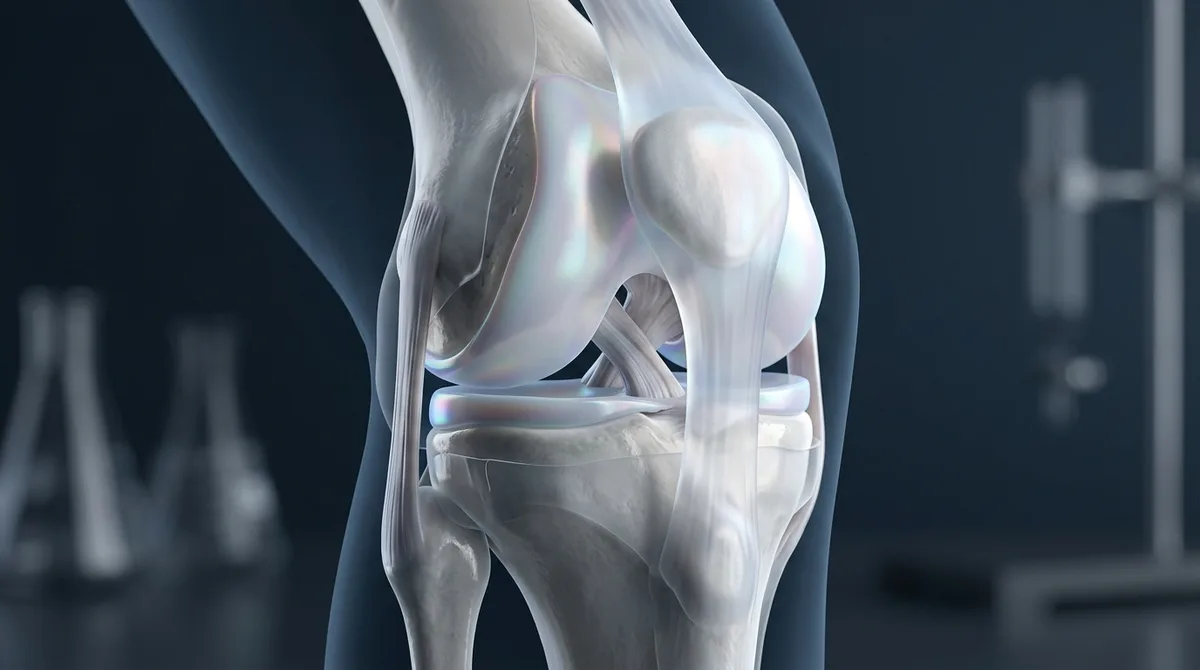
L’arthrose du genou, ou gonarthrose, dégrade progressivement le cartilage articulaire jusqu’au contact os contre os. Elle touche environ 10 millions de Français, principalement après 50 ans. Douleurs mécaniques, raideur matinale et gonflements constituent la triade clinique. La maladie ne se guérit pas, mais une prise en charge adaptée préserve longtemps la mobilité.
Qu’est-ce que la gonarthrose ?
La gonarthrose est une maladie dégénérative du cartilage : ce tissu lisse qui recouvre les extrémités osseuses s’amincit, se fissure, puis disparaît par endroits. Résultat : un frottement os contre os, source de douleur et d’inflammation chronique.
Les facteurs de risque
Plusieurs éléments accélèrent cette dégradation :
- L’âge : le risque augmente nettement après 50 ans
- Le surpoids : chaque kilogramme supplémentaire multiplie par 3 à 4 la contrainte exercée sur le genou
- Le sexe féminin : les femmes sont deux fois plus touchées après la ménopause
- Les antécédents traumatiques : fracture, entorse grave, méniscectomie
- Les contraintes professionnelles : agenouillements répétés, port de charges — les troubles musculo-squelettiques d’origine professionnelle sont une cause reconnue
- La génétique : des formes familiales existent
Reconnaître les symptômes
Douleur mécanique
La douleur arthrosique est mécanique : elle s’éveille à l’effort, s’apaise au repos. Le matin, quelques minutes suffisent pour “déverrouiller” le genou. Après un effort prolongé, la gêne revient. En phase avancée, des douleurs nocturnes s’installent — signe d’une composante inflammatoire associée.
Raideur et limitation fonctionnelle
La flexion se restreint progressivement. Monter un escalier, se lever d’une chaise, s’accroupir — chaque geste devient un effort. Des craquements (crépitations) et une sensation de blocage sont fréquents.
Poussées inflammatoires
Le genou peut gonfler brutalement : c’est l’épanchement synovial. L’articulation est chaude, tendue, douloureuse à la palpation. Ces poussées durent de quelques jours à quelques semaines.
Diagnostic
Le médecin s’appuie sur deux éléments :
- L’examen clinique : testing de la mobilité, palpation des interlignes, recherche d’un épanchement
- Les radiographies en charge : elles révèlent le pincement de l’interligne, les ostéophytes (becs osseux) et la condensation sous-chondrale
L’IRM n’est pas systématique. Elle est utile si une lésion méniscale associée est suspectée ou avant une décision chirurgicale.
Traitements : de la kinésithérapie à la prothèse
Traitements non chirurgicaux
La kinésithérapie reste le pilier de la prise en charge conservatrice. Le renforcement du quadriceps et des ischio-jambiers stabilise l’articulation et réduit significativement les douleurs. L’hydrothérapie est particulièrement efficace : la poussée d’Archimède soulage les contraintes tout en permettant un travail musculaire complet.
L’antalgie médicamenteuse utilise le paracétamol en première ligne, les AINS en cure courte lors des poussées. Les infiltrations de corticoïdes calment rapidement une poussée inflammatoire. Les injections d’acide hyaluronique (viscosupplémentation) améliorent la lubrification articulaire pour plusieurs mois.
La perte de poids est l’une des mesures les plus efficaces : 5 % de poids perdu réduit les douleurs de façon mesurable et ralentit la progression. Si des douleurs lombaires s’associent à celles du genou — fréquent chez les patients sédentaires — une hernie discale lombaire mérite d’être évaluée en parallèle.
Les semelles orthopédiques correctrices rééquilibrent les contraintes articulaires, notamment en cas de genu varum (jambes en O) ou genu valgum (jambes en X).
Chirurgie : quand y avoir recours ?
Deux options chirurgicales existent quand les traitements conservateurs sont épuisés :
La prothèse totale du genou (PTG) remplace les surfaces articulaires usées par des implants métalliques et plastiques. Les résultats sont excellents dans plus de 90 % des cas, avec une durée de vie supérieure à 15-20 ans.
L’ostéotomie tibiale de valgisation est réservée aux patients jeunes avec arthrose unilatérale : elle corrige l’axe du membre pour décharger le compartiment arthrosique sans poser d’implant.
Vivre avec l’arthrose du genou
Quelques règles pratiques réduisent la douleur et ralentissent l’évolution :
- Natation, vélo et marche nordique en priorité — des activités en décharge qui préservent l’articulation
- Éviter les stations debout prolongées et les terrains accidentés
- Chaleur pour l’arthrose chronique, froid lors des poussées inflammatoires
- Alimentation riche en oméga-3 et en antioxydants pour limiter l’inflammation de fond
Chez les seniors, le risque de fracture lié à une mobilité réduite s’ajoute à l’arthrose. L’article sur l’ostéoporose après 60 ans détaille comment protéger le capital osseux en parallèle — les deux pathologies se traitent souvent de concert.
Prochaine étape : consultez votre médecin traitant pour un bilan radiographique. Un suivi orthopédique régulier, même à un stade précoce, change radicalement l’évolution à long terme.